B. opérations femme vers homme :
5. ablation
de l'utérus et des parties annexes (trompes, ovaires et ligaments) :
L'hystérectomie (ablation de l'utérus) et des parties
annexe est réalisée, de préférence, par un chirurgien gynécologue et si
possible par le vagin (voie vaginale).
6. mammectomie
:
Introduction
:
Si le chirurgien n'a pas été choisi avec soin, des
cicatrices de grandes tailles et inesthétiques peuvent subsister.
Eventuellement une mammographie peut être pratiquée avant pour voir s'il n'y a
pas une mauvaise conformation ou des tumeurs.
Note
: explications des hachures dans les
figures suivantes :
![]() partie
ôtée
partie
ôtée ![]() Aréole et son mamelon.
Aréole et son mamelon.
Technique
courante (Professeur Bouman ...) :
Il y a extraction du tissu glandulaire (?) sous-cutanée.
Si le sein est petit, l'incision restera près de l'auréole.
Dans le cas de sein de forte constitution, l'incision est
faite en oblique avec transplantation (déplacement ?) du mamelon (des
complications peuvent alors survenir).
On peut épargner le mamelon par un cordon (pédicule, lien)
sous-cutanée. Seul la trace de l'incision réalisée en oblique subsistera.
On peut placer un drain en bas de chaque sein, pour évacuer
le sang résultant du sectionnement des vaisseaux sanguins des seins.

Fig. 15. Mammectomie courante
Technique
n° 2 (Paris et Lille) :
a) pour les petites poitrines :
La glande
mammaire est laissée en place.
L'incision
est faite sous le mamelon (voir Fig. 16 ci-après).
La peau est
retendue sur le buste.
Les
mamelons sont découpés et ramenés à une dimension masculine et remis en place.
Les
cicatrices sont petites voire inexistantes.

Fig. 16. Mammectomie pour petites poitrines
b) pour les poitrines assez fortes (95C ...) :
Le mamelon
est réduit et greffé. La longueur des cicatrices est de 20 cm pour chaque
seins. Il y a risque de rejet de la greffe de l'auréole et de son mamelon.

Fig. 17. Mammectomie
pour les poitrines assez fortes (95C ...)
c) pour les poitrines tombantes et fortes :
Le mamelon
est réduit et greffé au-dessus de la cicatrice. Les cicatrices suivent le
muscle pectoral. Même risque rejet que pour le cas précédent.

Fig. 18. Mammectomie
pour les poitrines tombantes et
fortes
Technique
n° 3 : le round block (Bordeaux, Belgique, Suisse) :
Toutes les
tailles de poitrines peuvent être traitées, sans cicatrices. La peau est
plissée en étoile, mais cela disparaît au bout de 6 mois. Il y risque de rejet
de la greffe de l'aréole et de son mamelon. En cas de rejet de la greffe, l'aspect
peut être reconstitué avec une partie de la peau des grandes lèvres.

Fig. 18. Mammectomie round block
6. Phalloplastie
:
Dans ce sens, le résultat est moins fonctionnel et il est
pratiquement impossible, pour l'instant, de créer une imitation totalement
crédible du pénis (on peut tout de même des phallus avec érection artificielle,
grâce à l'implant en son sein d'une prothèse gonflable).
C'est l'opération la plus difficile est sujette encore à
discussion, en 1995. La première phalloplastie ait été réalisée par Bogoza (ou
Bogaraz ?), au Khirgisthan en 1936, suivie en 1944 par Frumkin, puis par Maltz
en 1946 et Gillies en 1948, à l'aide de prélèvements de tissu du bas ventre, de
l'aine, du périnée et/ou du haut de la cuisse, provoquant de nombreuses
complications (incontinence urinaire, rétrécissement de l'urêtre, rejet,
nécroses, perte de sensibilité, manque de crédibilité esthétique...).
Aucune technique pour l'instant ne parvient à donner un
gland sensible. Souvent le phallus ressemble à un boudin blanc, très flasque,
peu crédible. Souvent les opérés se fond tatouer une image d'un gland pour le
rendre plus crédible. Souvent ce phallus est étroit à la base et large au bout.
Il y a aussi la technique du micro-pénis (Métaidoioplastie ou clitoris spénoïde))
qui consiste à réaliser l'élongation du clitoris. Ce micropénis est sensible
mais peu crédible (il est dit qu'elle peut constituer une 1ière étape vers une
phalloplastie proprement dite).
Il a souvent des complications (nécroses, sténoses ...) et
des risques infectieux.
Il arrive souvent que la prothèse pénienne s'éjecte, au
bout d'un mois ou 2, car la peau du phallus se nécrose.
L'avantage du cartilage extrait d'une côte est d'éviter le
rejet, par une meilleure cicatrisation et fixation, mas les risques infectieux
sont encore grands.
On estime que les chances de succès de l'intervention _
c'est à dire sans rejet, nécrose, ... _ sont de 50 %. Il faut avoir de coeur
accroché et avoir beaucoup de courage pour aller jusqu'au bout. Pour la métaidoioplastie,
il y en moyenne 50 % de complications.
Les patients ont souvent l'impression d'être des objets
d'expérimentation.
C'est la raison
certainement pour laquelle, le nombre des opérations, dans ce sens, est moins
élevé : 1/3 de phalloplasties contre 2/3 de vaginoplastie en général. Cette
proportion changerait certainement si le taux de réussite de cette opération
augmentait.
Les techniques sont soit l'implant d'une greffe en poignet
de valise, sur le ventre du futur pénis, technique plus ancienne, ou un pénis
obtenu, par enroulement de la peau l'avant bras, mis en nourrice, sur les
veines de ce bras, qui semble donner plus de "réussite" (relative),
dans ce dernier cas.
Techniques diverses employées :
Gillies décrit une technique pour construire un néo-pénis
avec un tuyau de peau, créé à partir de la peau du ventre, dans lequel il a su
construire un urètre.
L'inconvénient de cette technique est de modifier et de
couper la disposition des vaisseaux d'origine. Le morceau de peau extrait doit
être vivant transplanté sur des vaisseaux sanguins anastomosés (anastomose:
communication entre 2 vaisseaux crée chirugicalement). Il a certainement le
plus souvent, création d'une fibrose (formation pathologique des tissus
fibreux) autour de l'urètre, qui a été construit, à cause de la mauvaise
disposition des vaisseaux. Le résultat est une position déformée et tordue du
pénis.
Quant aux solutions consistant a créer un pédicule de peau
ou utilisant la transplantation de peaux et muscles faciaux (de la face), elle
n'ont pas encore apportées la solution.
Il existe des techniques utilisant la microchirurgie des
vaisseaux, de la peau et éventuellement un os en dedans (?).
Comme les vaisseaux sanguins les nerfs peuvent être
anastomosés. L'avantage serait que l'appendice en forme de pénis aura aussi une
sensibilité, avec lequel il y a moins de danger que naisse un décubitus
(relâchement, "dégonflement" ? de la peau qui s'aplatit ?), surtout
quand quelque chose de dur est introduit dans le pénis : partie dure en os ou
prothèse gonflable (par une pompe). Les résultat de ces interventions (faites
légalement dans certains centre) sont en général meilleurs.
L'opération dans ces derniers cas, est un
"chantier" chirurgical de grande ampleur (par sa complexité ...) et
son prix est très élevé ce qui fait que peut de transsexuels peuvent être
traités de cette manière (dans le domaine public ?).
Sinon, il semblerait que le meilleurs endroit pour que
prenne l'autogreffe du néo-pénis serait l'avant-bras. Mais son inconvénient est
d'y laisser une cicatrice fort visible et désagréable.
Il y aurait encore de l'avenir pour d'autres techniques
réalisant un pénis par formation d'un pédicule (en forme de poignet ?) sur le
ventre, à partir de la peau du ventre (hampe abdominale (?)).
Il est affirmé souvent, par les opérés, que la technique de
phalloplastie la plus "performante" serait celle du "lambeau
chinois" importé de Chine, que les phalloplastie seraient de meilleure
qualité en Europe, qu'aux USA (que le meilleur chirurgien serait Davério, en
Suisse mais à 170 000 F, ....). On entend beaucoup d'avis ou son de cloche et
il convient donc d'être prudent dans ce domaine.
Technique du Docteur Gilbert (Eastern Médical
Hospital, Norfolk Virginia, USA) :
Ce docteur a expérimenté beaucoup de techniques
(prélèvement de la peau du pénis, sur le bras, sur la ceinture abdominale ...).
Voir schémas suivant 2 types de découpes de peau, qu'il a expérimenté :
La technique de la ceinture abdominale peut laisser des
cicatrices très laides, autour du maillot et des reins.
Il a innové aussi en créant :
une prothèse
de bout terminal du pénis en silicone (sous le gland).
de plâtrage
du néophallus pour une meilleure fixation.
il a
implanté 2 prothèses pénienne gonflables (en silicone) (au lieu d'une),
enrobées dans une feuille de "gortex ®" (pour amortir les chocs lors
des rapports, pour éviter le rejet).
Technique du Professeur F.G. Bouman (Université libre
d'Amsterdam) :
Ce dernier est partisan de réaliser le néo-pénis
avant de construire la partie où sera fixé le pénis (pars fixa). On construit urètre à partir du trigone
(vésical - muscle de la vessie ?), qui fait chez l'homme un angle de 90° vers
l'avant à la hauteur de la symphyse pubienne (articulation semi mobile de l'os
pubien _ os en saillie de l'os iliaque dans le bas-ventre) juste au-devant de
la "partie pendulante" (?) (pars pendulans) du pénis.
Dans toutes les construction de pénis, cette
première partie est plus ou moins négligée ou bien l'on tente de la réaliser en
une seule fois. Il a souvent risque de développement de fistule à cause de cet
angle et la forte courbure du jet d'urine.
A cause de cela, le professeur Bouman a développé
la technique dite "des 3 morceaux".
"technique
des 3 morceaux" :
En faisant usage de tissus locaux, dans un premier temps,
on rallonge urètre jusqu'au clitoris, à côté duquel un morceau (en forme de
pédicule) de la paroi du vagin forme le 1er recouvrement. On place au dessus
les 2 petites lèvres (labia minora), l'une détachée (?) des 2 côtés de
l'épithélium, l'autre seulement du côté intérieur. de cette façon, on crée un
solide recouvrement en même temps que la partie où se fixe le pénis.
Au cours de la même opération, les 2 lèvres
supérieures (labia majora) sont transformés en 2 moitiés de scrotum. Par incision en V, du côté abdominal, et
refermé en Y, du côté anal, le tissu labial (celui des lèvres) est déplacé
d'avant en arrière et les prothèses testiculaires (en général en silicone ou
plastique) sont implantés (fig. 18, 19, 20).
Sur cette base, on peut construire tous les types
de construction de pénis.
La construction du pénis en est encore au stade
expérimental. Le corps caverneux ne peut qu'être imité, et uriner debout est le
seul résultat qu'on peut espérer (raisonnablement) pour l'instant.
Seulement quand une sensibilité suffisante sera
obtenu dans l'appendice (en forme de pénis) construit, il pourra peut-être être
possible d'implanter la prothèse (prothèse Scott ...), qui a l'aide d'une
petite pompe sous-cutanée, pouvant durcir le pénis et permettre une chance de
succès.
Mais introduire un corps étranger de cette
manière, amène de nombreuses complications. Dans la littérature, il n'y a pas
de preuves fiables sur des succès durable. Le fait d'uriner debout est le seul
but atteint, avec un succès certain.
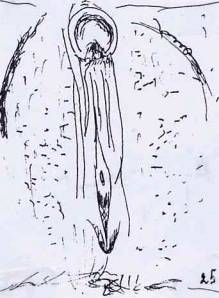
Fig. 18. Appareil génital
externe d'une personne à vocation masculine. Le grand clitoris saute aux yeux. Les
lèvres (labia) vont devenir en forme de V du côté abdominal et coïncideront,
plus tard pour être fermé, en forme de Y, du côté anal (ou naîtra un espace
plus large que sur l'avant ?).

Fig. 19. L'urètre est allongé jusqu'au clitoris et
dans les lèvres (le labia) on met des prothèses de testicules en silicone. Sur
le labia on adapte un VY plastique.
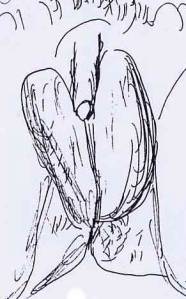
Fig. 20. Etat après l'intervention.
Technique
du Professeur Elgin du Queen Mary's Hospital de Londres (en 1974) :
C'est une technique plus ancienne peut être maintenant
abandonnée par ce chirurgien.
Le phallus est composé de 2 tubes concentriques, un extérieur, fixé dans les grandes lèvres et
un intérieur, raccordé à l'urètre, qui
servira de canal urinaire. La construction du néo-phallus déroule en plusieurs
étapes opératoires extrêmement douloureuses (situés à des moments séparés).
1ère étape :
Deux incisions A-B et CDEF sont pratiquées de bas en haut,
légèrement obliques sur la peau du bas du ventre (voir Fig.21). Une des
incisions (ou les deux) sont avec des extrémités en biseau (comme sur le
dessin).
Le rectangle de peau, sur le ventre, compris entre ces 2
incisions est décollée des couches musculaires. Les terminaisons nerveuses sont
donc sectionnées.
Ensuite ce rectangle CDEF est tiré vers la gauche du corps,
et ensuite est enroulé en tube sur lui-même. Une sonde amovible introduite dans
ce tube, permet d'en tenir écarter ses parois (voir figure 21).
Un greffon de quelques millimètres, d'épaisseur, est
prélevé sur la face externe de la cuisse gauche et appliquée sur la portion
d'abdomen mise à nu, par l'écartement de la 1ière incision AB.
Après celle-ci, seule la couture de la seconde incision
CDEF est visible. Toutes les plaies sont recouvertes de vêtements.
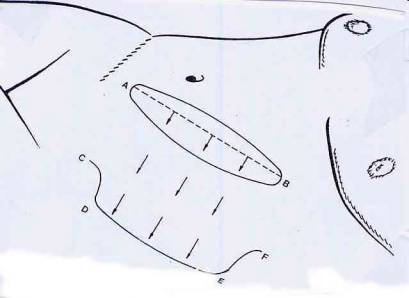
Fig. 21a et 21b
2nde étape :
La portion de peau ABCD, formant le tube, est cette
fois-ci, totalement détaché du ventre et n'est plus relié au ventre (à
l'abdomen) que par ses 2 extrémités EF. Un greffon est prélevé sur la face
interne de la cuisse gauche et applique sur la surface de peau ABCD située en
dessous du tube.
Après l'opération, la surface greffée est recouverte d'un
pansement et la cuisse est bandée.
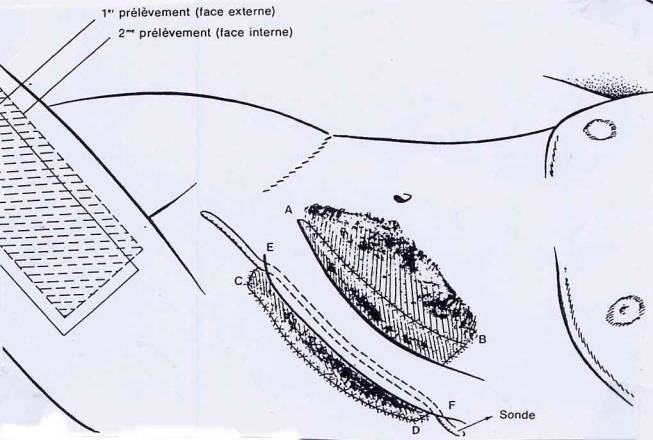
Fig. 22
3nde étape :
Son but est de préparer le transfert de l'extrémité haute F
du néo phallus (qui sera sectionné de son rattachement à l'abdomen) vers le
périnée (extrémité basse du bas-ventre).
Lorsque l'extrémité haute F sera détachée de l'abdomen,
tous les vaisseaux sanguins seront sectionnées à cet endroit du phallus.
Pour éviter un trouble circulatoire (congestion ?) trop
important, cette incision est réalisée en 2 fois.
Le chirurgien incise le phallus, perpendiculairement, en
demi-lune supérieure, jusqu'à son centre, forçant la circulation sanguine à se
réorganiser dans cette extrémité déjà à demi-sectionnée (!).
Le transfert direct de l'extrémité F vers le périnée
provoquerait une sorte de cassure au niveau de l'extrémité E et risquerait d'y
perturber la circulation sanguine. Pour parer à cela, deux incisions ont été
préparées, en E, facilitant le rabattement ultérieur (voir Figure 23).
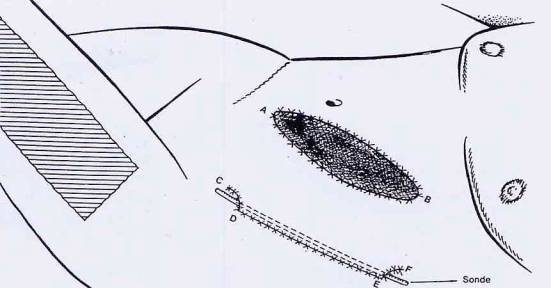
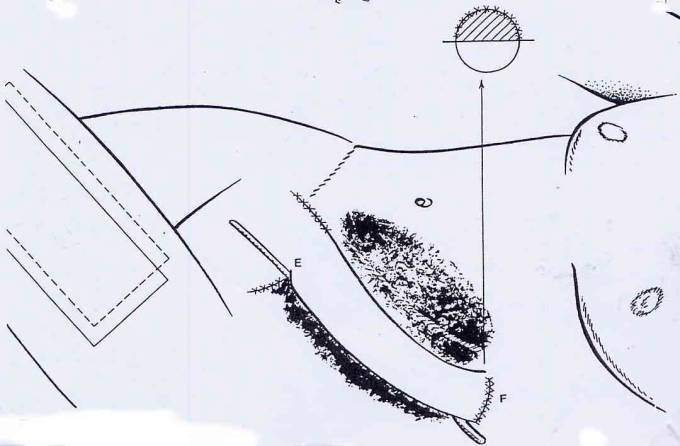
Fig. 23 (3eme étape)
4ème étape :
L'extrémité F est
sectionnée.
Le phallus est rabattu vers
la région périnéale.
Le tube intérieur est
raccordé à l'urètre (sutures).
Le tube extérieur recouvre
les grandes lèvres et l'orifice vaginal (sutures).
Le clitoris reste
provisoirement à l'extérieur. Il est étiré, repoussé vers le haut et maintenu
dans cette position par 3 points de suture.
Une sonde est introduite
dans la vessie.
Cette sonde ressort du
phallus au point G et amène l'urine à un sac plastique.
Celle-ci demeurera jusqu'au
sectionnement du phallus en son extrémité.
Un greffon est prélevé sur
la face externe de la cuisse droite et appliquée sur la portion de l'abdomen
mise à nu en E (voir figures 24 a, 24b, 24c).
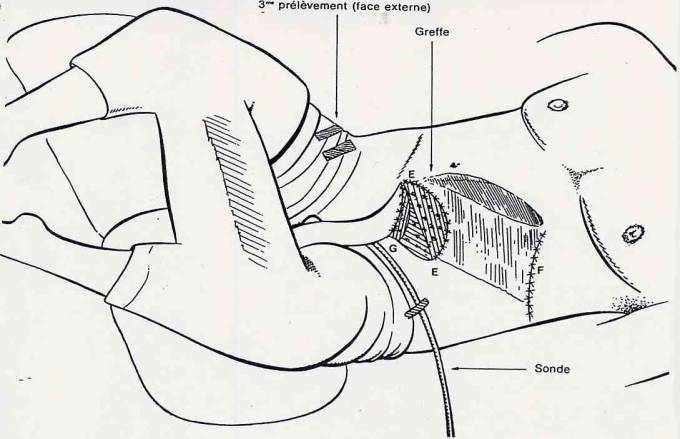
Fig. 24a (4ème étape)
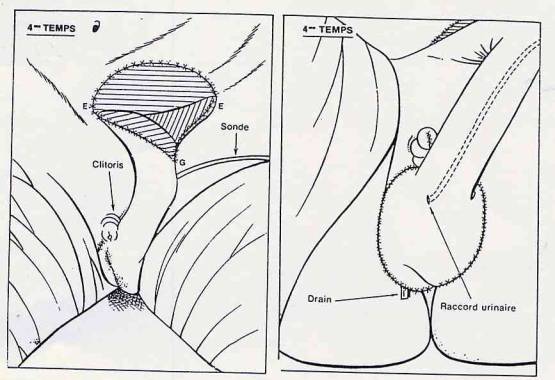
Fig. 24b et 24c (4ème
étape)
5ème étape :
Son but est de séparer l'extrémité E de l'abdomen.
On incise le phallus jusqu'à son centre,
perpendiculairement à son axe, afin de réduire l'importance du trouble
circulatoire, résultant de la section définitive.
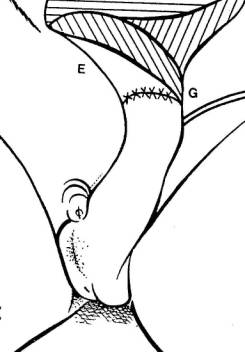
Fig. 25 (5ème étape)
6ème étape :
L'extrémité E est
détachée de l'abdomen et fermée par une demi-douzaine de point de suture.
La portion de chair H, ayant facilité le rabattement et
ayant servi de pivot, est remise en place et recousue.
La sonde est retirée après l'opération (24 h après).
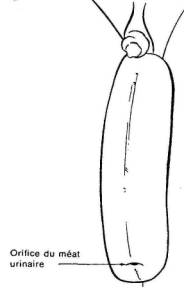
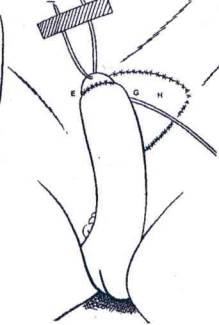
Fig. 26a (6ème étape) Fig. 26b
(6ème étape)
7ème étape :
Le phallus est décousu sur une partie de sa circonférence
de base, vers le pubis et recousue autour du clitoris.
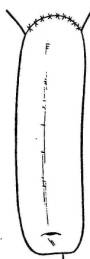
Fig. 27a et 27b (7ème
étape)
8ème étape :
L'extrémité du phallus est modelé de façon a amener
l'orifice du mea urinaire à sa place normale.
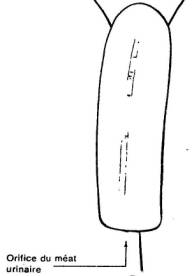
Fig. 28 (8ème étape)
9ème étape :
Une côte (cartilage ?) est prélevée et insérée dans le
phallus par la base.
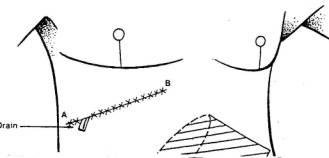
Fig. 29a (9ème étape) Fig. 29b (9ème
étape)
10ème étape :
On achève le modelage de l'extrémité du phallus.
On procède à l'ablation d'une portion de tissu adipeux sur
la partie droite de l'abdomen.
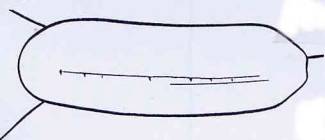
Fig. 30 (10ème étape)
Service du Professeur Arvis, Docteur Morlier (en 6
temps) :
1. Hystérectomie
totale avec ablation des annexes.
2. L'urètre est
déplacée de façon a déboucher à l'angle de l'os pubien.
Il est
prolongé avec la gaine du clitoris.
Le clitoris
est caché sous la peau pubienne.
Un ballon
d'extension est placé dans chacune des grandes lèvres pour augmenter la dimension
de la peau, pour de futur implants testiculaires.
La sonde
urinaire reste présente 3 semaine, durant la cicatrisation.
La cavité
urètre périnée est fermé.
3. Le phallus
est construit avec soit la peau de l'avant bras ou du ventre étendu avec ballonnet
d'extension. Le phallus est implanté en bas du ventre.
Les
artères, veines, et nerfs sont connectés en microchirurgie (15 heures
d'opération).
Si la veine
cave n'est pas en bon état, l'artère radiale est connectée à la veine saphène
(ce qui est souvent le cas, quand une hystérectomie a été pratiquée en
premier).
Le
clitoris, s'il est suffisamment grand, peut être réutiliser pour créer le
gland.
4. Le mea
urinaire est prolongé en 1 à 2 étapes et connecté avec le phallus.
5. Les
prothèses testiculaires sont implantées dans les bourses.
6. Implantation
d'une prothèse pénienne (en général gonflable).
Fig. 31.
Professeur
Baudet à Bordeaux en 4 temps :
Note
: une technique assez semblable est employée par le docteur Brassard de Québec
(au Québec, Canada).
2 solutions proposées, pour la prothèse pénienne :
par le
cartilage d'une côte
par
implantation d'une prothèse artificielle, plus tard.
Ce
professeur a amélioré la technique du Dr. Davério où il a effectué un stage. 18
à 20 d'intervention.
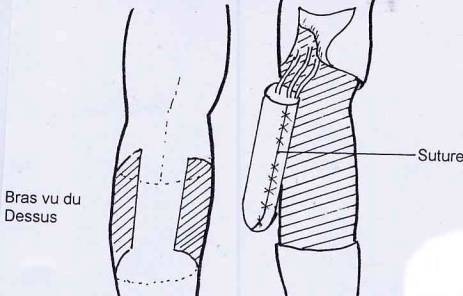


Fig. 32.
a. Phallus
construit avec la peau de l'avant bras.
Si la
solution de la côte a été retenue, le cartilage est inséré dans le phallus à ce
moment.
Le phallus
est mis en nourrice sur le bras pendant 10 à 15 jours.
b. Si tout vas
bien le phallus est implanté dans le bras.
Le cartilage
de côte est fixé au pubis par une prothèse en fer articulée qui permet une
rotation autour du pubis et donc des positions en l'air, après quelques mois,
ou en bas dans le slip ou le caleçon (?).
Les artères
et les veines sont connectés en microchirurgie.
L'artère
radiale est connectée à l'artère fémorale.
si le
clitoris est grand, il peut être utilisé dans la phalloplastie. Les nerfs sont
connectés sur ceux du clitoris (?).
L'urètre est
prolongé avec les petites lèvres.
Note
: à ce moment, les fistules sont fréquentes mais sont facilement réparables.
Les sténoses plus rares sont beaucoup plus inquiétantes.
b. Les grandes
lèvres sont rejointes et soudées afin de former le scrotum. Il est possible
d'insérer dans le scrotum des implant testiculaires. Il est possible de rendre
plus esthétique le bout de la verge.
c. Si la
solution de la côte n'a pas été retenue, un an après une prothèse pénienne peut
être posée (risque de rejet).
Conclusion sur les techniques de
phaloplastie
Il arrive que la prothèse s'effectue au bout d'un temps
plus ou moins long, car la peau du bout du phallus se nécrose (fréquent).
La solution du cartilage de côte a l'avantage d'éviter le
rejet, par une meilleure cicatrisation et fixations. Mais les risques
infectieux restent grands.
La mise en nourrice est pénible, pour le patient, mais en
cas de problème, le site récepteur n'est pas abîmé. En effet les caillots de
sang sont fréquents et si l'on n'est aperçoit pas rapidement (cas où l'on ne
change pas assez souvent les bandages), le phallus se nécrose et on doit alors
procéder à son ablation (ce qui arrive au stade b. décrit ci-avant).
Même en cas de nourrice sur le bras, des problèmes peuvent
survenir au stade b., après transplantation sur le site définitif (en bas du
ventre).
Aucune des technique n'est satisfaisante, que cela soit
pour la sensibilité et le plaisir sexuel et l'érection naturelle, hormis le
problème incontournable de la stérilité.
Un professeur de la Suisse alémanique a expérimenté une
technique de greffe d'un muscle du bras dans le néo-pénis pour obtenir une
érection "naturelle", mais il est encore prématuré pour en tirer des
conclusions sur les résultats obtenus.
Peut-être pourra-t'on imaginer, un jour, une technique de
greffe réciproque, avec échanges des organes génitaux entre transsexuels à
vocations féminines et masculines, en prenant toutes les précautions
nécessaires pour éviter les risques gravissimes de rejet.
Ce qui faut retenir c'est que même dans la meilleure des
vaginoplasties, on ne peut conserver la plupart du temps que 70 % maximum des
zones érogènes sensibles existantes. Le plus souvent est seulement conservé un
point sensible qui constituera un clitoris. Il est souvent placé trop haut, par
rapport au vagin, et oblige à avoir des relations sexuelles avec des positions
particulières ou inconfortables, pour arriver à obtenir son plaisir. Très rarement jusqu'à un orgasme avec
contraction spasmodique des muscles du bas ventre _ par exemple assis sur un
meuble pendant que l'homme demeure debout, pour que son pénis puisse caresser
le néoclitoris.
Si on va jusqu'au bout de son aspiration, il serait
préférable avant l'hormonothérapie de faire un don de ses oeufs (ovules) ou son
sperme à la banque de conservation des oeufs et du sperme.
Il reste que toutes ces techniques choquent moralement et
qu'il faut trouver une raison impérieuse pour les pratiquer, par exemple la
preuve qu'il aurait une malformation cérébrale qui créera une sentiment de
genre ou de psychologie totalement inversés et une sexualité
irrépressiblement et irrémédiablement
totalement inversées, incorrigibles par toute thérapie psychologique.
Malformations qui comme le sont certaines intersexualités, déformations
osseuses type "Elephant Man", etc... nécessitent le recours à la
chirurgie, pour le bonheur de la personne.
7. Elimination
des dépôts persistants de graisses féminines :
On peut
réaliser cela facilement par lipo-succion (qui est parfois assez
douloureuse).
ANNEXE : Présentation des techniques
actuelles les plus utilisées en Chine :
selon les docteurs Wang Chuanmin et Xia Zhaoji (CDT,
N°2, Juillet/Août 95) :
Pour toutes ces techniques, l'expérience du
chirurgien est essentielle.
Méthodes
de phalloplasties actuelles :
Méthode de Chong (1984) dite du "Lambeau
chinois" ou "conduit chemisé" :
(utilisée par les docteurs Gilbert (US), Koshima,
Meyer, Banzet (FR) ...).
Formation du pénis
1. prélèvement
d'un lambeau de peau, venant d'une partie non prépondérante de l'avant-bras,
comprenant : épiderme, tissu sous-cutané, aponévrose, veines superficielles,
veines basiques, nerfs huméral et cental, artère radiale et les veines.
2. enroulement
de ce morceau de peau pour former un pénis, mis en nourrice sur le bras.
3. détachement
de ce pénis greffé sur le bas ventre.
4. réutilisation
des muscles périnéaux (pour l'orgasme, selon le docteur Leriche sur sa
technique, Lyon).
Formation du scrotum
4. prélèvement
de peau sur les 2 cuisses, ou à la fois, des organes génitaux préexistants.
5. placement de
2 boules plastiques, imitant les testicules, dans le scrotum.
Inconvénients/complications :
rétrécissement de l'urètre prolongé par une fistule urinaire, présence de poils dans l'urètre, avec formation de calculs, nécrose partielle du pénis par défaut d'irrigation.
Note : L’auteur des images (Benjamin LISAN) est aussi
l’auteur de ce texte. Ce texte est libre de droit.